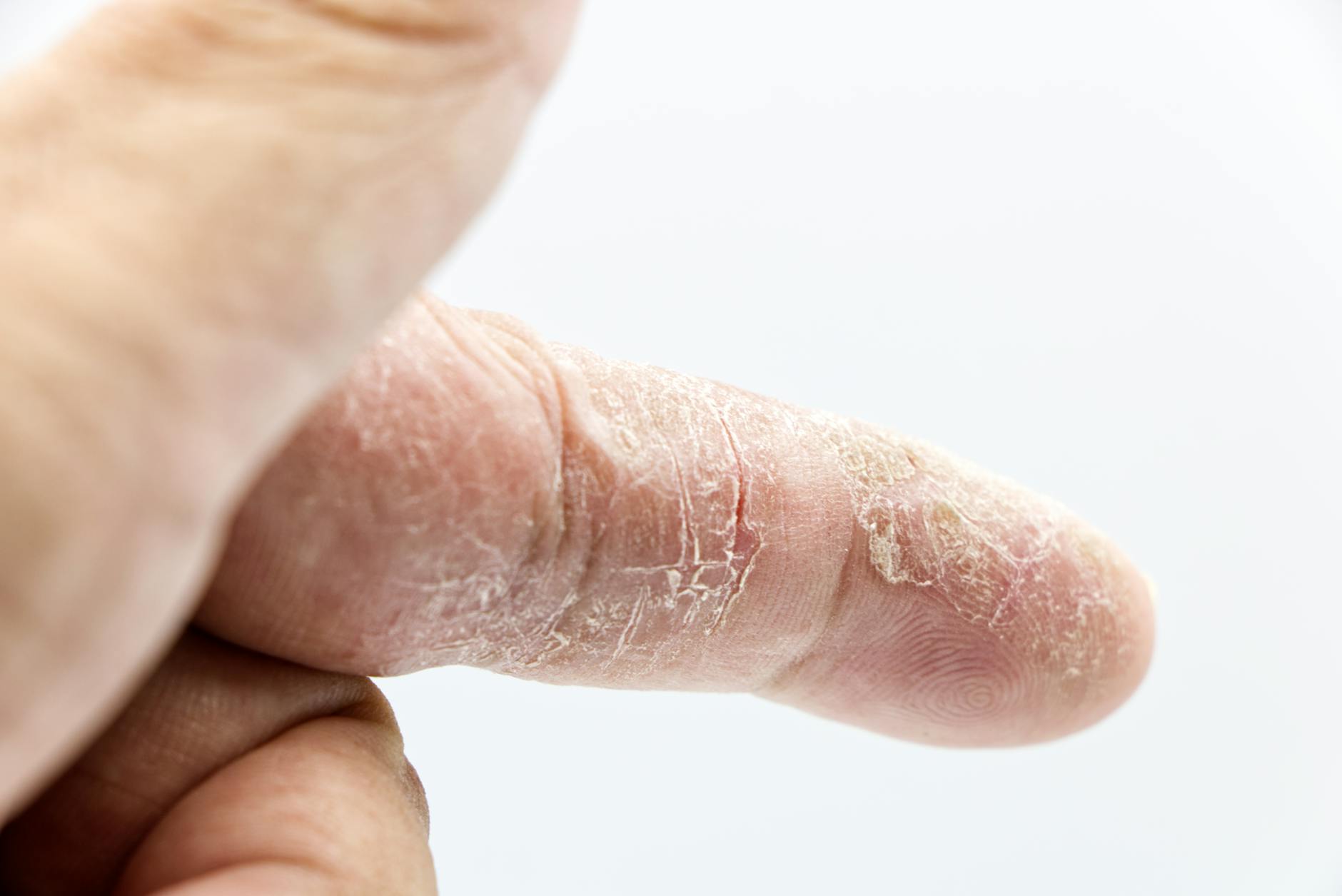
La peau est souvent le reflet de notre état intérieur. Lorsque le stress s’accumule, certaines personnes voient apparaître des rougeurs, des démangeaisons intenses ou des plaques irritées qui semblent résister à tous les traitements classiques. Ce phénomène, bien réel et de plus en plus documenté, mérite une attention particulière tant sur le plan dermatologique que psychologique.
Qu’est-ce que l’eczéma nerveux exactement ?
L’eczema nerveux est une forme de dermatite qui se déclenche ou s’aggrave en réponse à des facteurs émotionnels comme le stress, l’anxiété ou la fatigue mentale. Il ne s’agit pas d’une pathologie imaginaire : des mécanismes biologiques précis expliquent ce lien entre cerveau et peau, que les spécialistes désignent sous le terme de connexion psycho-cutanée.
Contrairement à l’eczéma atopique, qui repose principalement sur une prédisposition génétique et immunologique, l’eczéma nerveux est étroitement lié à l’état émotionnel de la personne. Il peut toucher aussi bien les adultes que les enfants, et se manifeste souvent dans des périodes de vie particulièrement stressantes : examens, conflits professionnels, deuil, ou surmenage chronique.
Il est important de noter que les deux formes peuvent coexister. Une personne atteinte d’eczéma atopique verra fréquemment ses poussées amplifiées par le stress. Le diagnostic précis reste donc l’affaire d’un médecin ou d’un dermatologue.
Les symptômes à reconnaître
Les manifestations de l’eczéma nerveux ressemblent à celles d’autres formes d’eczéma, ce qui complique parfois l’identification. On observe généralement des plaques rouges localisées, accompagnées de démangeaisons plus ou moins intenses. La peau peut devenir sèche, squameuse, voire se fissurer dans les zones les plus touchées.
Les zones corporelles les plus fréquemment atteintes sont :
- Les mains et les poignets
- Le cou et le décolleté
- Les plis du coude et des genoux
- Le cuir chevelu
- Le visage, notamment autour des yeux et de la bouche
Un signe caractéristique qui oriente vers une origine nerveuse est la temporalité des poussées. Si les éruptions apparaissent ou s’intensifient systématiquement lors de périodes de tension émotionnelle, et s’atténuent durant les vacances ou les moments de calme, le lien avec le stress devient difficilement contestable. Tenir un journal de bord des poussées peut aider à identifier ce schéma répétitif.
Les mécanismes biologiques en jeu
Le lien entre stress et peau n’est pas qu’une intuition populaire. Lorsque le cerveau perçoit une menace ou une pression intense, il déclenche la libération de cortisol et d’adrénaline, des hormones qui perturbent la barrière cutanée. Cette barrière, normalement protectrice, devient plus perméable, laissant entrer les irritants et les allergènes plus facilement.
Parallèlement, le stress active les mastocytes présents dans la peau, qui libèrent de l’histamine. C’est cette substance qui est en grande partie responsable des démangeaisons. Un cercle vicieux s’installe alors : les démangeaisons provoquent de l’inconfort, cet inconfort génère davantage de stress, qui entretient lui-même les poussées.
Le système nerveux périphérique joue également un rôle. Les fibres nerveuses de la peau libèrent des neuropeptides comme la substance P, qui amplifient la réponse inflammatoire locale. Ce phénomène explique pourquoi certaines poussées semblent survenir presque instantanément après un choc émotionnel.
Approches thérapeutiques et gestion au quotidien
Les traitements dermatologiques classiques
En phase aiguë, les dermocorticoïdes restent le traitement de référence pour calmer l’inflammation et réduire les démangeaisons. Ils doivent être utilisés selon la prescription médicale, car un usage prolongé peut fragiliser la peau. Les émollients, appliqués quotidiennement, aident à restaurer la barrière cutanée et à maintenir l’hydratation des zones sensibles.
Dans les formes résistantes, le médecin peut orienter vers des traitements plus récents comme les inhibiteurs de la calcineurine topiques, ou envisager une prise en charge systémique. Chaque cas étant différent, l’automédication prolongée est déconseillée.
La gestion du stress, clé de voûte du traitement
Agir uniquement sur la peau sans s’attaquer à la source émotionnelle revient à traiter le symptôme sans en résoudre la cause. Plusieurs approches ont montré leur intérêt dans la littérature scientifique :
- La méditation de pleine conscience (mindfulness) : pratiquée régulièrement, elle réduit le niveau de cortisol et améliore la perception des démangeaisons.
- La thérapie cognitive et comportementale (TCC) : elle aide à identifier et modifier les schémas de pensée anxieux qui alimentent le stress chronique.
- La cohérence cardiaque : technique de respiration simple et accessible, elle agit rapidement sur le système nerveux autonome.
- L’activité physique régulière : la marche, le yoga ou la natation favorisent l’élimination du cortisol et améliorent la qualité du sommeil.
L’accompagnement par un psychologue ou un psychiatre peut s’avérer précieux lorsque l’anxiété ou le stress sont profondément enracinés. Il n’y a aucune honte à consulter : prendre soin de sa santé mentale, c’est aussi prendre soin de sa peau.
Adapter son hygiène de vie et son environnement
Certains ajustements du quotidien contribuent significativement à réduire la fréquence et l’intensité des poussées. Il est recommandé d’utiliser des produits de soin et des lessives sans parfum ni conservateurs agressifs. L’eau de douche trop chaude dessèche la peau et aggrave les symptômes : une eau tiède est nettement préférable.
L’alimentation joue aussi un rôle indirect. Un régime riche en oméga-3, en antioxydants et pauvre en sucres raffinés soutient l’intégrité de la barrière cutanée et module la réponse inflammatoire. Une bonne hydratation quotidienne reste un prérequis simple mais souvent négligé.
Enfin, instaurer des rituels de décompression en fin de journée, limiter le temps d’écran avant le coucher et veiller à la qualité du sommeil sont des mesures qui, sans être spectaculaires, ont un impact réel sur la régulation du stress.
Conclusion
L’eczéma nerveux est une réalité médicale qui demande une prise en charge globale, à la fois cutanée et émotionnelle. Consulter un professionnel de santé reste la première étape indispensable pour obtenir un diagnostic précis et un plan de traitement adapté. En parallèle, investir dans la gestion de son stress n’est pas un luxe : c’est souvent la clé pour sortir durablement du cycle des poussées.